من بين جميع الأمراض ، لا يوجد الكثير من الأمراض التي لا يكون فيها ظهور البلاك الأبيض مصحوبًا بارتفاع الحرارة. لا يعتمد ارتفاع الحمى على خصائص الكائنات الحية الدقيقة المسببة للأمراض فحسب ، بل يعتمد أيضًا على خصائص جهاز المناعة البشري. يمكن ملاحظة البلاك على اللوزتين بدون حمى مع نقص المناعة الشديد بسبب المرض الشديد.
 تشمل الأمراض التي يتم فيها تسجيل ارتفاع الحرارة بأعداد فرعية أو لا يتم ملاحظته على الإطلاق ما يلي:
تشمل الأمراض التي يتم فيها تسجيل ارتفاع الحرارة بأعداد فرعية أو لا يتم ملاحظته على الإطلاق ما يلي:
- البلعوم.
- التهاب الفم.
- التهاب الحلق من Simanovsky-Vincent.
- التهاب اللوزتين المزمن.
فطار البلعوم
يُطلق على حدوث بؤرة التهابية في منطقة اللوزتين والبلعوم ، بسبب تنشيط مسببات الأمراض الفطرية ، داء البلعوم. اليوم ، يمثل ثلث حالات الأمراض المعدية في البلعوم عدوى فطرية. غالبًا ما يتم دمجه مع التهاب الشفة أو التهاب اللثة أو التهاب الفم.
في معظم الحالات ، البادئ في تطور المرض هو فطريات المبيضات ، التي تنتمي إلى المجموعة الانتهازية. إنهم قادرون على إصابة ليس فقط الغشاء المخاطي للفم ، ولكن أيضًا الجلد والأعضاء التناسلية. من النادر جدًا اكتشاف العفن في التشخيص. تشمل العوامل المؤهبة ما يلي:
- انخفاض جهاز المناعة
- السارس المتكرر
- أمراض جسدية شديدة
- مرض السل؛
- سرطان؛
- دورة طويلة من العلاج بالمضادات الحيوية ، وتناول العوامل الهرمونية ، وكذلك التثبيط ؛
- وجود أطقم أسنان متحركة.
يشمل تصنيف فطار البلعوم أنواعًا من الأمراض تختلف في العلامات السريرية:
- الغشاء الكاذب - له طلاء أبيض على اللوزتين وسطح البلعوم ؛
- يتميز الحمامي بظهور مناطق احمرار على الغشاء المخاطي بسطح أملس ؛
- لفرط البلاستيك - تكوين لويحات بيضاء ، يصعب إزالتها من الغشاء المخاطي ، هي خاصية مميزة ؛
- مع آفات التآكل التقرحي ، لوحظ تقرح على الغشاء المخاطي ذو الطبيعة السطحية.
من الناحية العرضية ، يتجلى داء البلعوم:
- التعرق وعدم الراحة والإحساس بالحرقان والجفاف في البلعوم الفموي.
- ألم في الحلق ، يتفاقم بسبب تناول الأطعمة المالحة أو الفلفل ؛
- صداع الراس؛
- توعك؛
- العقد اللمفية؛
- شرط subfebrile (ليس دائمًا).
في التشخيص ، يكتشف طبيب الأنف والأذن والحنجرة سوابق المريض ، ويحلل الشكاوى ويقوم بإجراء فحص. يكشف تنظير البلعوم عن انتفاخ في الغشاء المخاطي ، وانتشار أغشية بيضاء في اللوزتين واللسان والقوس وجدار البلعوم الخلفي. على خلفية المناطق الضامرة ، لوحظ تلال تضخم.
يلعب الفحص البكتريولوجي والفحص المجهري دورًا حاسمًا في التشخيص. بفضل هذه الأساليب ، يتم تحديد نوع الكائنات الدقيقة المسببة للأمراض ومقاومتها للأدوية.
عندما يتم تنشيط فطر المبيضات ، لوحظ وجود اتساق جبني في البلاك ، والذي يمكن إزالته بسهولة. عندما تتأثر القوالب ، يكون للأفلام صبغة صفراء ويصعب إزالتها.
غالبًا ما يحدث داء البلعوم في شكل مزمن مع تفاقم متكرر. خارج التفاقم ، فقط الأعراض الموضعية في البلعوم هي منزعجة.
مع تطور المرض ، يزداد خطر الإصابة بالخراج نظير اللوزتين والخراج البلعومي والإنتان.
في العلاج ، يتم استخدام عقاقير العمل الموضعي والنظامي. يستمر تناول الأدوية المضادة للفطريات لمدة تصل إلى 14 يومًا ، وبعد ذلك يتم إعادة فحص مسحات الحلق. مع مسار معقد من المرض ، يشار إلى الاستشفاء.
يشمل العلاج الموضعي علاج جدار البلعوم وغسل الغدد. والواجب: التصحيح المناعي وعلاج ما يصاحبه من أمراض.
قرحة فموية
يؤدي تلف الطبقة السطحية من الغشاء المخاطي للفم بسبب عيوب التآكل إلى ظهور بعض العلامات السريرية. لم يتم تحديد أسباب التهاب الفم حتى الآن ، وتم تمييز العوامل المؤهبة فقط:
- انخفاض الدفاع المناعي
- استخدام منتجات العناية بالفم مع كبريتات لوريل الصوديوم ؛
- صدمة (عض الغشاء المخاطي) ؛
- عوز الفيتامينات.
- سلالة عصبية
- التغيرات الهرمونية (الدورة الشهرية ، الحمل) ؛
- الأطعمة المسببة للحساسية (الحمضيات والشوكولاته) ؛
- الاستعداد الوراثي.
بالنظر إلى شكل المرض ، هناك:
- الفبرين ، حيث يتم إزعاج دوران الأوعية الدقيقة ، يظهر قلاع مع إزهار أبيض. بعد أسبوعين ، التقرح يكون ظهاريًا ؛
- نخرية ، تتميز بعمليات مدمرة ، بسبب ذلك
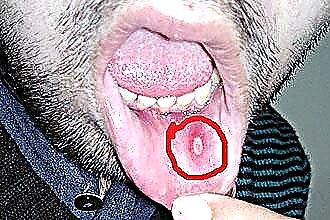 يظهر القلاع على خلفية نخر الأنسجة. لوحظ المرض في وجود أمراض مصاحبة شديدة. القرحات غير مؤلمة وتتحول إلى نسيج طلائي بالكامل في غضون شهر.
يظهر القلاع على خلفية نخر الأنسجة. لوحظ المرض في وجود أمراض مصاحبة شديدة. القرحات غير مؤلمة وتتحول إلى نسيج طلائي بالكامل في غضون شهر. - حبيبي ، عندما تتأثر قنوات الغدد ويتطور القلاع المؤلم ؛
- تندب ، حيث يتحول القلاع بسرعة إلى عيوب تقرحية عميقة. يحدث الشفاء بعد 3 أشهر مع تكوين ندبة.
- أشدها تشوه ، لأن القرحات عميقة ، تتكرر في كثير من الأحيان ، مما يؤدي إلى تشوه سقف الحلق والأقواس والشفتين.
يجب التفريق بين العيوب القلاعية واللويحات البيضاء على اللوزتين بدون حمى وبين الأشكال الأخرى من التهاب الفم (الهربسي والتقرحي والنخر). تعتمد الأساليب العلاجية على العلاج الموضعي والنظامي.
يوصف العلاج الموضعي لتجويف الفم بالفوراسيلين أو الكلورهيكسيدين. في وجود متلازمة الألم ، يتم علاج العيوب القلاعية بكتلة الجلسرين مع مخدر (نوفوكائين). مع أصل الحساسية ، يتم وصف الأدوية التي تحتوي على مكونات هرمونية وعائية ومواد تخدير ومضادات التخثر.
أثناء التفاقم ، تُستخدم الإنزيمات والفيتامينات والبروبوليس وعصير كالانشو لتسريع الشفاء. للعمل الجهازي ، يشار إلى مضادات الهيستامين (Suprastin ، Zodak). في بعض الحالات ، يتم النظر في مسألة التطعيم وتعيين الأدوية المضادة للفيروسات والمناعة.
يشتمل المجمع الطبي أيضًا على إجراءات العلاج الطبيعي ، على سبيل المثال ، الفونو أو الرحلان الكهربائي أو الليزر. أثناء العلاج ، يلزم اتباع نظام غذائي مضاد للحساسية.
أنجينا سيمانوفسكي فنسنت
 قد يشير عدم وجود درجة حرارة لدى شخص بالغ على خلفية آفة في اللوزتين إلى تطور ذبحة صدرية Simanovsky-Vincent. نادرًا ما يلاحظ ارتفاع الحرارة مع هذا النوع من التهاب اللوزتين ، لذلك ليس من الممكن دائمًا تفسير ظهور الأعراض المحلية في البلعوم بشكل صحيح.
قد يشير عدم وجود درجة حرارة لدى شخص بالغ على خلفية آفة في اللوزتين إلى تطور ذبحة صدرية Simanovsky-Vincent. نادرًا ما يلاحظ ارتفاع الحرارة مع هذا النوع من التهاب اللوزتين ، لذلك ليس من الممكن دائمًا تفسير ظهور الأعراض المحلية في البلعوم بشكل صحيح.
من بين الأسباب التي تثير تطور المرض ، من الضروري تسليط الضوء على الميكروبات المسببة للأمراض في تجويف الفم ، والتي ، في ظل ظروف معينة ، تصبح مسببة للأمراض. وتشمل هذه الكائنات الحية الدقيقة اللولبية ، وكذلك القضيب المغزلي. من العوامل المؤهبة ، تجدر الإشارة إلى:
- انخفاض الحماية المناعية بسبب الالتهابات الفيروسية التنفسية الحادة المتكررة ، وتفاقم الأمراض المصاحبة الشديدة ، والسل أو السرطان ؛
- أمراض الدم
- نقص فيتامين.
- نظافة الفم السيئة.
سريريًا ، يتجلى التهاب اللوزتين في إفراز اللعاب الغزير والرائحة الكريهة وتضخم الغدد الليمفاوية القريبة والألم في البلعوم الفموي.
أثناء التشخيص ، يتم إجراء تنظير البلعوم ، والذي بفضله يمكن تصور الغدد المصابة وتورم الأنسجة وتخفيف اللويحات البيضاء الصفراء. تتم إزالة الفيلم بسهولة ، مما يترك عيوبًا متقرحة ذات حدود غير مستوية.
يمكن تحديد نوع الكائنات الدقيقة المسببة للأمراض باستخدام تحليل الثقافة. يتم أخذ مادة البحث من سطح اللوزتين ، وبعد ذلك يتم زرعها. يتم إجراء تفاعل البوليميراز المتسلسل أيضًا لتحديد نوع الميكروبات المسببة للأمراض بشكل أسرع.
لتقليل خطر إعادة تطور الذبحة الصدرية ، يوصى بمراعاة نظافة الفم وتقوية الدفاع المناعي وتعقيم البؤر المعدية المزمنة على الفور.
التهاب اللوزتين المزمن
في معظم الحالات ، يتم تسجيل ترسبات في الحلق بدون درجة حرارة في المسار المزمن لالتهاب اللوزتين. تشمل الأسباب التي تثير تأريخ العملية المعدية والالتهابية في اللوزتين ما يلي:
- انخفاض الدفاع المناعي
- الحالة بعد الالتهابات (الحمى القرمزية ، الدفتيريا ، الحصبة) ؛
- انخفاض حرارة الجسم الشديد
- جرعات كبيرة من الأدوية المضادة للبكتيريا مع دورة طويلة ؛
- أمراض مصاحبة شديدة.
- انتهاك التنفس الأنفي (حمى القش ، انحناء الحاجز ، التهاب الغدد) ؛
- الأمراض المعدية المزمنة في البلعوم الأنفي.
- تسوس.
في معظم الحالات ، يكشف التشخيص عن المكورات العنقودية أو العقدية. بالنظر إلى شدة العلامات السريرية ، يتم تمييز عدة أشكال:
 بسيطة - تتجلى في الأعراض المحلية في شكل انتفاخ ، سماكة الأقواس ، ظهور إفرازات قيحية وملء الثغرات بالفلين. العقد الليمفاوية الإقليمية متضخمة وحساسة أثناء الجس ؛
بسيطة - تتجلى في الأعراض المحلية في شكل انتفاخ ، سماكة الأقواس ، ظهور إفرازات قيحية وملء الثغرات بالفلين. العقد الليمفاوية الإقليمية متضخمة وحساسة أثناء الجس ؛- درجة الحساسية السامة 1 - تتميز بمجموعة من المظاهر المحلية والجهازية. يشعر الشخص بالقلق من الشعور بالضيق وآلام المفاصل وآلام الصدر. عند التشخيص ، لا يكشف مخطط كهربية القلب عن أي تغييرات. على خلفية ضعف الجهاز المناعي ، تصبح عملية الشفاء بعد أمراض الجهاز التنفسي وتفاقم التهاب اللوزتين أطول ؛
- درجة الحساسية السامة 2 ، حيث لوحظت تغيرات وظيفية في الأعضاء الداخلية (الكبد والكلى وعضلة القلب). يكشف مخطط كهربية القلب عن عدم انتظام ضربات القلب بسبب تلف عضلة القلب.
تظهر المضاعفات بسبب الروماتيزم وعيوب القلب والتهاب عضلة القلب والتهاب الشغاف وتسمم الدم وتلف الغدد. من الممكن أيضًا محليًا تكوين خراج نظير اللوزة.
أعراض التهاب اللوزتين المزمن هي:
- تورم في الحلق.
- دغدغة؛
- جفاف؛
- رائحة سيئة.
خلال فترات التفاقم ، من الممكن حدوث زيادة في درجة الحرارة ، وظهور علامات سريرية عامة ، على سبيل المثال ، الشعور بالضيق والصداع والنعاس. يزداد التهاب الحلق بشكل ملحوظ نتيجة تنشيط مسببات الأمراض المعدية.
في التشخيص ، يتم استخدام منظار البلعوم والاختبارات المعملية. يكشف فحص البلعوم عن احمرار وسماكة الغشاء المخاطي للأقواس ، والتي يمكن أن تنمو مع الغدد. على السطح ، يتم تصور لوحة بسبب انتشار التصريف القيحي من الثغرات.
يتكون العلاج من تعيين الأدوية المضادة للبكتيريا المحلية (Bioparox) أو العامة (Amoxicillin) ، والشطف والاستنشاق بمحلول مع تأثيرات مطهرة ومسكنة ومضادة للالتهابات.
عدم وجود حمى لا يعني عدم وجود مرض.

 يظهر القلاع على خلفية نخر الأنسجة. لوحظ المرض في وجود أمراض مصاحبة شديدة. القرحات غير مؤلمة وتتحول إلى نسيج طلائي بالكامل في غضون شهر.
يظهر القلاع على خلفية نخر الأنسجة. لوحظ المرض في وجود أمراض مصاحبة شديدة. القرحات غير مؤلمة وتتحول إلى نسيج طلائي بالكامل في غضون شهر. بسيطة - تتجلى في الأعراض المحلية في شكل انتفاخ ، سماكة الأقواس ، ظهور إفرازات قيحية وملء الثغرات بالفلين. العقد الليمفاوية الإقليمية متضخمة وحساسة أثناء الجس ؛
بسيطة - تتجلى في الأعراض المحلية في شكل انتفاخ ، سماكة الأقواس ، ظهور إفرازات قيحية وملء الثغرات بالفلين. العقد الليمفاوية الإقليمية متضخمة وحساسة أثناء الجس ؛