من المستحيل وصف القلق والارتباك بالكلمات إذا كان عليك مواجهة مثل هذا التشخيص الهائل مثل التشوه الخلقي في الطفل. يعد عيب الحاجز البطيني (VSD) أحد أكثر أمراض القلب شيوعًا في مرحلة الطفولة. دعونا نفحص الأعراض والعلامات التي تسمح لنا بالشك به ، ونتحدث عن طرق التشخيص والعلاج ، ونحاول توضيح ما إذا كان من الممكن الكشف عن هذا العيب لدى الطفل في الرحم - في مرحلة الحمل.
ما هذا
عادة ، يتم فصل البطينين عن طريق حاجز عضلي بحلول الوقت الذي يولد فيه الطفل. إنها لا تشكل فقط ثلث مساحتها الإجمالية ، ولكنها أيضًا تلعب دورًا نشطًا في كل تقلص واسترخاء للقلب. تتلقى أعضاء الجنين دمًا مختلطًا فقط. كلا البطينين لحديثي الولادة "مشغولان بالعمل" تقريبًا ، وهذا ما يفسر عدم وجود اختلاف في سمك جدران العضلات.
التسبب في اضطرابات الدورة الدموية في VSD
ينشأ الحاجز بين البطينين من ثلاثة هياكل مختلفة ، ويكتمل تكوينه خلال 4-5 أسابيع من الحمل. إذا لم يحدث الاندماج ، يبقى ثقب (عيب) بين البطينين. قد يكون الشذوذ الوحيد في تطور القلب (عيب معزول) أو يكون مصحوبًا بتغييرات خلقية أخرى في علم التشريح ، ويكون جزءًا من بنية الخلل المشترك. اليوم نحن نتحدث فقط عن الخيار الأول.
في الساعات الأولى من حياة طفلك ، بعد أن يتنفس الطفل ، يتغير نظام تدفق الدم بالكامل. إن إدراج دوائر كبيرة وصغيرة للدورة الدموية "يجبر" قلب الطفل على إعادة هيكلة عمله:
- يرتفع الضغط في البطين الأيسر بشكل ملحوظ.
- مع عيب الحاجز البطيني ، لا يدخل جزء من الدم إلى الشريان الأورطي فحسب ، بل يدخل أيضًا البطين الأيمن ، مما يؤدي إلى حدوث حمل إضافي لهذا الأخير. يسمي الخبراء هذه العملية بتفريغ الدم من اليسار إلى اليمين (من الجانب الأيسر للقلب إلى اليمين).
- "يُجبر" البطين الأيمن على العمل بشكل أكثر كثافة من أجل ضخ الدم "الزائد".
التغييرات في ديناميكا الدم تعتمد بشكل مباشر على حجم وموقع الخلل. يمكن أن يغلق ثقب صغير في الطفل بعمر 4-5 سنوات من تلقاء نفسه (تلقائيًا). يحدث هذا عادة في 65-75٪ من الحالات. مع وجود عيوب واسعة النطاق ، لا يعاني البطين الأيمن فقط. يزداد الضغط في الدورة الدموية الرئوية ، ويحدث ارتفاع ضغط الدم الرئوي.
سيحاول جسم الطفل تعويض الحمل:
- تزداد كتلة البطينين.
- تتكاثف جدران الشرايين الكبيرة والصغيرة.
- بفضل هذه الآليات ، يكون الضغط في كلا البطينين متساويًا. على الرغم من الحفرة ، لا يوجد إفرازات للدم لبعض الوقت.
- تدريجيًا ، تنفد دفاعات الجسم ، ويصبح الضغط في البطين الأيمن أكبر منه في البطين الأيسر.
- سيبدأ الدم الوريدي من خلال العيب بالتدفق إلى الدورة الدموية الجهازية - متلازمة أيزنمينجر. يحدث تعويض العيب. سريريًا ، تتجلى هذه العملية من خلال حقيقة أن الطفل يبدأ في "التحول إلى اللون الأزرق".
لحسن الحظ ، مع التشخيص المبكر والعلاج الجراحي في الوقت المناسب ، لا يحدث هذا ، حتى لو كان VSD كبيرًا. لذلك ، حاول أن تستجيب لنصيحة طبيبك. بالطبع ، يعتبر الجراحون أن أفضل عملية هي التي لا يحتاج المريض إلى إجرائها. لكن عيب الحاجز بين البطينين عند الوليد يتطلب فحصًا دقيقًا ، ونصائح متخصصة ، ونهجًا متمايزًا لإدارة المريض.
تصنيف عيوب الحاجز البطيني
وفقًا لمراجعة التصنيف الدولي للأمراض 10 (ICD-10) ، يتم ترميز أي VSD برمز - Q 21.0. ومع ذلك ، في طب الأطفال العملي ، يميز الأطباء أربعة أنواع تشريحية من هذا الشذوذ ، وفقًا لـ "الإرشادات السريرية لإدارة الأطفال الذين يعانون من عيوب القلب الخلقية" المعتمدة من قبل جمعية جراحي القلب والأوعية الدموية في عام 2013:
- عيب تحت الشريان الحاجز بين البطينين. يقع مباشرة أسفل الصمام الرئوي. يمكن أن "تنحني" ورقة الأبهر ، "إسفين" في الفتحة الحالية ، مما يسبب قلس الأبهر (التحويل العكسي).
- عيب محيطي في الحاجز بين البطينين - يقع الفتحة في جزء الغشاء المجاور للصمام ثلاثي الشرفات. يمكن أن ينمو الحاجز الغشائي مع العيب ويغطيه جزئيًا.
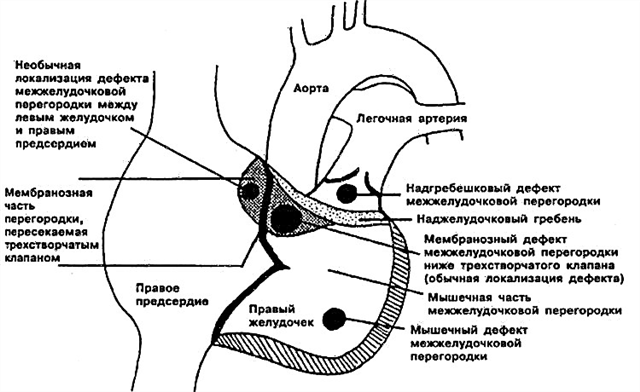
- يتم تحديد عيب الحاجز الداخلي بين البطينين في جزء التدفق من البطين الأيمن.
- عيب عضلي في الحاجز بين البطينين - يمكن أن يكون موجودًا في وسط العضلات ، في الجزء العلوي ، وكذلك على الحدود بين جدار البطين الأيمن والحاجز نفسه. في بعض الأحيان يتم تحديد عدة ثقوب صغيرة في وقت واحد (نوع متعدد من العضلات VSD - مرض Tolochinov-Roger).
حتى لا تخاف من المصطلحات الطبية ، واتضح مكان الفتحة بالضبط في الحاجز بين البطينين لطفلك ، سأحاول شرحها مرة أخرى. يقسم علماء التشريح هذا الهيكل إلى ثلاثة أجزاء - علوي (غشائي) ، وسط (عضلي) ، سفلي (تربيقي). ونتيجة لذلك ، يقع الخلل التربيقي في الجزء العلوي ، وهو عيب عضلي - في الوسط - غشائي للحاجز بين البطينين.
أسباب الخلل
من الصعب تحديد السبب الدقيق للشذوذ. في مسببات عيوب القلب الخلقية ، تم إثبات دور الوراثة ، والبيئة الملوثة ، والعادات السيئة للوالدين ، وتناول بعض الأدوية من قبل الأم الحامل ، والعدوى الفيروسية أثناء الحمل.
نصيحة الطبيب
قام الآباء مرارًا وتكرارًا بتعذيب أنفسهم وأنا ، في محاولة لمعرفة المسببات الدقيقة للتشوه الخلقي لدى الطفل. عندما يتم العثور على مثل هذا التشخيص في طفل أصلي ، فمن المؤكد أن المرء يرغب في العثور على الجاني. تتهم الجدة من جهة الأب أحيانًا زوجة الابن بـ "الجينات السيئة" ، وأقارب الأم - صهرها بالتدخين وشرب الكحول.
أنصحك بشدة بعدم القيام بذلك. بالطبع ، من المهم معرفة السبب من أجل التنبؤ بولادة أطفال أصحاء أو مرضى من الوالدين والطفل نفسه. سيصبح الطفل المصاب بـ DMZHP يومًا ما أبًا أو أمًا. لكن مرض الرجل الصغير ليس سببًا للمواجهة. ننسى المعارك العائلية. ركز على رعاية الطفل.
كيفية الاشتباه في وجود عيب: الأعراض والعلامات عند الطفل
مع حجم ثقب صغير ، لن يكون طفلك مختلفًا عن أقرانه. على الأرجح ، حتى في جناح الولادة ، سيخبرك طبيب الأطفال حديثي الولادة أن طفلك يعاني من نفخة قلبية انقباضية. يسأل الآباء عادة بقلق عند كل تسمع: "هل الضوضاء انخفضت أم زادت؟" مفارقة VSD هي أن شدة الضوضاء تتناسب عكسياً مع حجم الثقب. كلما كانت الضوضاء أضعف ، زاد الخلل.
يكون الوضع أكثر خطورة إذا ولد الطفل "بدون ضوضاء" ، ولكن:
- من ثلاثة إلى أربعة أسابيع من العمر ، توقف فجأة عن اكتساب الوزن بكمية كافية من حليب الأم ؛
- لديه ضيق في التنفس أثناء الرضاعة.
- التهابات الجهاز التنفسي "تطارده" في كثير من الأحيان أكثر من الأطفال الآخرين ؛
- في بعض الأحيان يبدأ الطفل في "التحول إلى اللون الأزرق" ؛
- عند الفحص ، يكتشف الطبيب فجأة اتساعًا في حدود القلب ، زيادة في الكبد.
في المستقبل ، تتميز الصورة السريرية بدافع قمي مكثف منتشر ، وظهور رعشات انقباضية على اليسار في الفراغات الوربية الثالثة أو الرابعة ، وتوسيع حدود القلب ، وخاصة إلى اليسار ، وتشكيل سنام القلب (صدر ديفيس).
طرق التشخيص
ستسمح البيانات الاستماعية والأعراض الأخرى لطبيب الأطفال بالشك في وجود تشوه خلقي لدى الطفل. على الأرجح ، سيكتب طبيب قلب الأطفال إحالة إلى:
- الأشعة السينية لأعضاء الصدر - مع وجود عيب صغير ، لن يتم العثور على تغييرات. إذا كانت الفتحة كبيرة ، فقد يتم الكشف عن تضخم الأذين والبطين الأيسر ، وزيادة في نمط الرئتين. في حالة حدوث مضاعفات عيب الحاجز البطيني بسبب ارتفاع ضغط الدم الرئوي - تورم الشريان الرئوي مع إضعاف نمط الرئة وعدم تضخم البطين الأيسر.
- تخطيط كهربية القلب - في تمايز أمراض القلب ليس ذا أهمية خاصة ، لكنه سيكشف عن انحراف المحور الكهربائي ، بالإضافة إلى علامات الحمل الزائد على البطين الأيسر أو البطين الأيسر فقط.
- تخطيط صدى القلب - يعتبر تقنية التشخيص الرئيسية لعيوب القلب. تسمح لك طريقة الفحص بالموجات فوق الصوتية بتوضيح الموقع الدقيق للفتحة وحجمها وعدد العيوب وأيضًا تقييم التغيرات في ديناميكا الدم. تتمثل المهمة الرئيسية للفحص بالموجات فوق الصوتية في التصور المباشر للخلل ، واستبعاد تشوهات القلب الأخرى. سيساعد رسم خرائط الدوبلر في تحديد حجم التحويلة ووجود ارتجاع الدم وتقييم الضغط الانقباضي في البطين الأيمن.
إذا لم تظهر العيوب بوضوح في مخطط صدى القلب ، أو إذا اشتبه الطبيب في وجود عيب مشترك في القلب ، فقد تحتاج إلى الخضوع للتصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب.
قسطرة القلب والأوعية الدموية
عادة ، نادرًا ما توصف هذه الأساليب التشخيصية للأطفال ، ولكن إذا كانت الطرق غير الغازية لا توفر معلومات كاملة عن الحالة ، يتم إجراؤها لتقييم ديناميكا الدم في الدورة الدموية الرئوية وارتفاع ضغط الدم الرئوي. يقيس هذا الإجراء الضغط في الشريان الأورطي ، والشريان الرئوي ، ويحدد تكوين الغاز في الدم داخل غرف القلب والأوعية الكبيرة. يتم تنفيذه من قبل متخصصين ذوي خبرة في المراكز الإقليمية.
علاج عيب الحاجز البطيني
نهج إدارة المرضى الذين يعانون من VSD فردي تمامًا ، اعتمادًا على حجم وموقع الخلل ، والعيادة (حدوث ارتفاع ضغط الدم الرئوي ، وتطور فشل الدورة الدموية) ، ووجود أمراض مصاحبة.
إذا كان الثقب صغيرًا ، ولا توجد اضطرابات في الدورة الدموية ، فالطفل يحتاج فقط إلى فحوصات منتظمة من قبل طبيب القلب وتخطيط صدى القلب الدوري. عند أدنى شك في المسار الإيجابي للمرض ، يشار إلى العلاج الجراحي.
هناك الأنواع التالية من التصحيح الجراحي لـ VSD:
- عملية تحت ظروف الدورة الدموية الاصطناعية ، يقوم خلالها جراح القلب بخياطة الفتحة أو إغلاقها بصمام.
- التضييق "المساعد" للشريان الرئوي هو عملية تحضيرية جراحية أولية لمنع تعويض العيب. يتيح لك "شراء الوقت" قبل التصحيح الجذري.
- تدخل الأوعية الدموية عبر فتحات طفيفة. يتم إجراؤه تحت سيطرة الموجات فوق الصوتية والتنظير الفلوري. من خلال الشريان الفخذي ، يقوم جراح الأوعية الدموية بإدخال جهاز خاص (ملف أو مُغلِق) ، يمرره إلى تجويف القلب ، ويغلق العيب.
- عملية هجينة. بعد فتح الصدر ، يتم إدخال المُغلق مباشرة من خلال ثقب عضلة القلب. لا ينص بروتوكول التدخل على السكتة القلبية وارتباطها بنظام المجازة القلبية الرئوية.
يقرر الاختصاصي الطريقة الأنسب لطفلك. بدون موافقة خطية من الوالدين لإجراء عملية جراحية ، لن يقوم أي طبيب بإجراء عملية جراحية للطفل. من المهم مناقشة مسار العملية مع الطبيب واختيار التكتيكات الأكثر مثالية.

يجب أن نتذكر أنه إذا فاتك الوقت الثمين ، فلا تغلق الحفرة قبل تطور ارتفاع ضغط الدم الرئوي ، فهناك خطر الموت من فشل الدورة الدموية. يوصف العلاج الدوائي كتحضير للتدخل الجراحي ، خلال فترة إعادة التأهيل ، وكذلك مع تطور تعويض الخلل من أجل دعم القلب.
ما هو التشخيص وهل سيكون الطفل بصحة جيدة
لا يعتمد تشخيص المرض إلى حد كبير على نوع الخلل فحسب ، بل يعتمد أيضًا على التدخل الجراحي في الوقت المناسب. لن أنسى عائلة واحدة. إيمان الوالدين لم يسمح لهما بمنع الحمل. ولدت فتاة رائعة الطفل الثامن على التوالي. جميع الأطفال الأكبر سنًا يتمتعون بصحة جيدة تمامًا. لا عوامل خطر. وراثة ممتازة. وزن ممتاز وأداء أبغار. أخذ الطفل الثدي وكان نشيطًا وكان المفضل لدى الجميع.
حالة من الممارسة
في جناح الولادة ، اشتبه طبيب حديثي الولادة في وجود مرض خلقي في القلب. كشف الفحص بالموجات فوق الصوتية عن وجود خلل عضلي في الحاجز بين البطينين عند الوليد. أوصى أخصائيو مركز أمراض القلب بإجراء تصحيح جراحي حتى عمر 6 أشهر ، لأن حجم الثقب كان كبيرًا جدًا.
كان الوالدان مصممين على الخضوع لعملية جراحية ، لكن إيمانهما تطلب بركة القس. ونصح ، عندما رأى فتاة تبدو بصحة جيدة ، بتأجيل العملية قليلاً. مثل ، هي لا تزال صغيرة جدًا ، والنائب لا يزعجها ، سيكون لديك دائمًا وقت "للقطع".
في الشهر السابع من حياتها ، ظهرت على الطفلة أولى علامات ارتفاع ضغط الدم الرئوي ، والتي حاولنا معها دون جدوى وصف الأدوية. في المرحلة التاسعة - توسل الوالدان إلى جراحي القلب لإنقاذ الطفل ، ولكن بعد فوات الأوان لإجراء الجراحة - تطورت عيادة قصور القلب. ماتت الفتاة في سن واحدة.
وبالأمس جاء شاب إلى حفل الاستقبال. ثمانية عشر عاما. وأعرب عن استيائه من أن أطباء هيئة التجنيد أرسلوه إلى المستشفى لإجراء فحص إضافي. هو منخرط في ألعاب القوى. تحلم بدخول مدرسة عسكرية. أفتح بطاقة العيادة الخارجية ، وهناك - العلاج الجراحي لـ VSD. يوجد على الصدر شريط رفيع من الندبة بعد العملية الجراحية ، يكاد يكون غير مرئي. الرجل لا يتذكر العملية. بصدق لا يفهم ما هو مريض به. كل ما في الأمر أن الآباء في وقت من الأوقات لم يكونوا خائفين من "قطعها".
هل يمكن تشخيص الخلل قبل ولادة الطفل؟
نعم تستطيع. للقيام بذلك ، من الضروري إجراء فحص بالموجات فوق الصوتية في الوقت المناسب أثناء الحمل بواسطة أخصائي متمرس يستخدم معدات حديثة. إذا كان لدى الطفل المستقبلي اشتباه في VSD ، فحاول اختيار مستشفى ولادة أقرب إلى مركز القلب.
ليس من غير المألوف سماع عتاب من الوالدين بأنهم اتبعوا جميع توصيات الأطباء ، ولكن تم التعرف على عيب في القلب فقط بعد ولادة الطفل. لسوء الحظ ، من الصعب جدًا اكتشاف فتحة الحاجز البطيني التي يصل قطرها إلى 4 مم بدون تعيين دوبلر ملون. لذلك ، إذا كنت تعانين من وراثة مثقلة ، أو كنت تدخنين قبل الحمل ، أو أصبت بالإنفلونزا أو ARVI عندما كنت حاملاً بطفل ، فتأكد من إبلاغ طبيب أمراض النساء الخاص بك بهذا. قد تحتاج إلى الخضوع لمزيد من الموجات فوق الصوتية على معدات أكثر حساسية.