يحتوي أنف الإنسان على بنية معقدة ، وتقع العناصر المكونة له على سطح الوجه وفي الجزء الداخلي منه. التجويف الأنفي هو القسم الأولي من الجهاز التنفسي ، كما يوجد العضو الشمي فيه. يفترض تشريح العضو تفاعلًا مستمرًا مع البيئة الخارجية من خلال نقل تدفقات الهواء ، وبالتالي فهو أيضًا عنصر من عناصر دفاع الجسم ضد الجزيئات الغريبة والنباتات الدقيقة المسببة للأمراض.
هيكل غرفة الأنف
 تجويف الأنف (cavum nasi أو cavitas nasi) هو الفراغ الموجود في منتصف الجزء العلوي من جمجمة الوجه ، والذي يقع بين الفتحات ذات الشكل الكمثرى والقمم في الاتجاه السهمي.
تجويف الأنف (cavum nasi أو cavitas nasi) هو الفراغ الموجود في منتصف الجزء العلوي من جمجمة الوجه ، والذي يقع بين الفتحات ذات الشكل الكمثرى والقمم في الاتجاه السهمي.
يمكن تقسيمها بشكل مشروط إلى ثلاثة أقسام:
- الدهليز (الموجود داخل أجنحة الأنف) ؛
- منطقة الجهاز التنفسي (تغطي المساحة من أسفل إلى محارة الأنف الوسطى) ؛
- منطقة الشم (تقع في القطاع الخلفي العلوي).
تبدأ المساحة بالدهليز المغطى بظهارة مسطحة وهي عبارة عن جلد مدسوس للداخل ويغطي العضو الحسي ويحتفظ بجميع وظائفه ويبلغ عرضه 3-4 مم. عشية هناك غدد دهنية وبصيلات الشعر الخشن ، يحدث نموها المكثف. من ناحية ، وبفضل الشعر ، يتم التقاط الجزيئات الكبيرة التي تأتي مع الهواء ، ومن ناحية أخرى ، يتم إنشاء المتطلبات الأساسية لتطور الفطار والدمامل. الباقي مغطى بالأغشية المخاطية.
يقسم الحاجز (septum nasi) تجويف الأنف إلى جزأين غير متكافئين ، لأنه من النادر نسبيًا أن تكون اللوحة الفاصلة موجودة بدقة في المركز ، وغالبًا ما تنحرف في اتجاه واحد أو آخر (وفقًا للبيانات المختلفة ، في 95 ٪ من السكان).
بسبب وجود الحاجز ، ينقسم تدفق الهواء إلى تدفقات متساوية.
هذا يساهم في حركته الخطية وخلق الظروف اللازمة للعضو لأداء مهامه الرئيسية (التطهير ، الترطيب والتدفئة).
في تشريح الحاجز ، يتم تمييز ثلاثة مجالات:
- مكفف. صغير الحجم وأكثر قدرة على الحركة ، يقع بين الحافة السفلية للصفيحة الغضروفية وحافة الخياشيم.
- غضروفي. أكبرها حجمًا ، ولها شكل لوحة مستطيلة غير منتظمة. تلتقي الحافة العلوية الخلفية بالزاوية بين المِكِع والصفيحة الغربالية ، والحواف العلوية الأمامية والجانبية - إلى عظام الأنف والحنك ، على التوالي.
- عظم. يتكون من عدد من العظام المجاورة (الجبهي ، الغربالي ، الميكعي ، الوتدي ، حواف الفك العلوي).
لدى الأطفال حديثي الولادة حاجز يشبه الغشاء يتصلب ويتشكل بشكل كامل عند بلوغهم سن العاشرة تقريبًا.
تجويف الأنف ، بتعبير أدق ، كل نصف منه محدود بخمسة جدران:
- العلوي (قبو). يتكون من السطح الداخلي لعظام الأنف والجبهة والغربال (مع 25-30 ثقبًا للشرايين والأوردة وخيوط العصب الشمي) والعظام الوتدية.
- أدنى. هذا هو الحنك العظمي ، والذي يتضمن عملية الفك العلوي والصفيحة الأفقية لعظم الحنك ، مع اندماج غير كامل أو غير صحيح ، تظهر عيوب (الشفة المشقوقة ، الحنك المشقوق). يفصل بين تجويف الأنف وتجويف الفم.
- الجانبي. يحتوي على أكثر تشريح تعقيدًا ، فهو نظام حجمي لعدد من العظام (الأنف ، الفك العلوي ، الدمعي ، الغربالي ، الحنك والشكل الإسفيني) ، والتي ترتبط ببعضها البعض في تكوينات مختلفة.
- وسطي. هذا هو الحاجز الأنفي الذي يقسم الغرفة المشتركة إلى قسمين.
- خلف. إنه موجود فقط في منطقة صغيرة فوق الخوان ؛ يتم تمثيله بواسطة عظم الوتدي بفتحة مزدوجة.
يوفر عدم حركة جدران الفضاء دورانًا كاملاً للهواء فيه ، ومكونه العضلي ضعيف.
يرتبط تجويف الأنف بقنوات مع جميع عظام الهواء المجاورة التي تحتوي على الجيوب الأنفية (متاهات على شكل إسفين ، والفكين العلوي ، والجبهي ، والغربالي).
 يوجد على الجدار الجانبي محاور أنفية تشبه الصفائح الأفقية الموجودة فوق بعضها البعض. يتكون الجزء العلوي والوسطى من العظم الغربالي ، والجزء السفلي عبارة عن هيكل عظمي مستقل. تشكل هذه الأصداف الممرات المزدوجة المقابلة أدناه:
يوجد على الجدار الجانبي محاور أنفية تشبه الصفائح الأفقية الموجودة فوق بعضها البعض. يتكون الجزء العلوي والوسطى من العظم الغربالي ، والجزء السفلي عبارة عن هيكل عظمي مستقل. تشكل هذه الأصداف الممرات المزدوجة المقابلة أدناه:
- أدنى. يقع بين الحوض السفلي وقاع الغرفة. في قبوها ، على بعد حوالي 1 سم من نهاية الصدفة ، توجد فتحة في القناة الأنفية الدمعية ، والتي تتشكل عند ولادة الطفل. إذا تأخر فتح القناة ، فمن الممكن تطوير التمدد الكيسي للقناة وتضيق الممرات. من خلال تجويف القناة ، يتدفق السائل من فراغات مدار العين. يؤدي هذا التشريح إلى زيادة انفصال المخاط أثناء البكاء ، والعكس بالعكس ، يؤدي إلى سيلان الأنف. من الأكثر ملاءمة ثقب الجيب الفكي من خلال قسم رفيع من جدار السكتة الدماغية.
- متوسط. يقع بين الأصداف السفلية والوسطى ، ويمتد بالتوازي مع القشرة السفلية ، ولكنه أوسع بكثير وأطول منه. يعتبر تشريح الجدار الجانبي معقدًا بشكل خاص هنا ولا يتكون فقط من العظام ، ولكن أيضًا من "النوافير" (اليافوخ) - وهو نوع من الازدواجية في الغشاء المخاطي. هناك أيضًا فجوة هلالية (نصف قمرية) ، هنا من خلال الشق الفكي العلوي يفتح الجيب الفكي. في القسم الخلفي ، يشكل الشق الهلالي تمددًا على شكل قمع ، يتم من خلاله توصيله بفتحات الخلايا الشبكية الأمامية والجيوب الأنفية الأمامية. على طول هذا المسار ، تمر العملية الالتهابية بالبرد إلى الجيوب الأنفية الأمامية ، ويتطور التهاب الجيوب الأنفية الجبهي.
- العلوي. الأقصر والأضيق ، الموجودان فقط في الأقسام الخلفية للغرفة ، له اتجاه للخلف وللأسفل. يوجد في جزئه الأمامي مخرج من الجيب الوتدي ، وفي الجزء الخلفي يصل إلى فتحة الحنك.
يُطلق على الفراغ بين الحاجز الأنفي والقرينات اسم "الممر الأنفي المشترك". تحت قشرة قسمها الأمامي (حوالي 2 سم خلف فتحات الأنف) ، تظهر القناة القاطعة ، التي تحتوي على العصب والأوعية الدموية.
في الأطفال ، تكون جميع الممرات ضيقة نسبيًا ؛ ويتم إنزال القشرة السفلية إلى أسفل الغرفة تقريبًا. وبسبب هذا ، فإن أي التهاب نزلي تقريبًا وتورم في الغشاء المخاطي يؤدي إلى تضيق القناة ، مما يخلق مشاكل في الرضاعة الطبيعية ، وهو أمر مستحيل بدون التنفس الأنفي. أيضًا ، الأطفال الأصغر سنًا لديهم قناة استاكيوس قصيرة وواسعة ، لذلك عند العطس أو نفخ أنفهم بشكل غير صحيح ، يتم إلقاء المخاط المصاب بسهولة في الأذن الوسطى ، ويتطور التهاب الأذن الوسطى الحاد.

يتم إمداد الدم من خلال فروع الشريان السباتي الخارجي (المنطقة الخلفية السفلية) والشريان السباتي الداخلي (المنطقة الأمامية العلوية). يتم إنتاج تدفق الدم من خلال الضفائر الوريدية المصاحبة المرتبطة بأوردة الوجه العينية والأوردة. غالبًا ما تؤدي خصوصية تدفق الدم إلى مضاعفات الأنف داخل الجمجمة والحجاج. يوجد أمام الحاجز الأنفي قسم صغير من شبكة الشعيرات الدموية السطحية تسمى منطقة كيسلباخ أو منطقة النزيف.
تشكل الأوعية اللمفاوية شبكتين - عميقة وسطحية. كلاهما يستهدف العقد الليمفاوية العميقة في عنق الرحم وتحت الفك السفلي.
ينقسم التعصيب إلى الأنواع التالية:
- إفرازي - من خلال ألياف الجهاز العصبي السمبتاوي والسمبثاوي ؛
- حاسة الشم - من خلال الظهارة الشمية والبصلة الشمية والمحلل المركزي ؛
- حساس - من خلال العصب ثلاثي التوائم (الفرع الأول والثاني).
ملامح هيكل الأغشية المخاطية
تقريبا جميع جدران الفضاء ، باستثناء الدهليز ، مبطنة بغشاء مخاطي ، في المتوسط هناك حوالي 150 غدة لكل 1 سم مربع من التكامل. يمكن تقسيم المساحة بأكملها إلى قسمين:
- الجهاز التنفسي (النصف السفلي من المساحة). مغطاة بظهارة أسطوانية متعددة الصفوف مهدبة مع العديد من الأهداب الخيطية التي تومض ، أي تميل بسرعة إلى جانب واحد واستقامة ببطء. وهكذا ، فإن المخاط ، مع الغبار المرتبط والجزيئات الضارة ، يتم إفرازه من خلال الدهليز والشواناي. يكون الغشاء أكثر سمكًا هنا ، نظرًا لوجود العديد من الغدد السنخية الأنبوبية في الطبقة تحت الظهارية التي تفرز إفرازات مخاطية أو مصلية. إن غطاء سطح الجهاز التنفسي غني بالضفائر الكهفية (الأجسام الكهفية) ذات الجدران العضلية ، والتي تمكن الكهوف من الانقباض وتسخين مجرى الهواء المار بشكل أفضل.

- حاسة الشم (الأصداف العلوية ونصف الأصداف الوسطى). جدرانه مغطاة بظهارة طبقية زائفة ، والتي تحتوي على خلايا حسية عصبية ثنائية القطب تستشعر الروائح. يتدفق جانبهم الأمامي إلى الخارج ، حيث يتفاعل مع جزيئات المواد ذات الرائحة ، ويمر الجزء الخلفي إلى ألياف عصبية ، والتي تتشابك في الأعصاب ، وتنقل إشارة إلى الدماغ ، الذي يتعرف على الروائح. بالإضافة إلى الطبقة الشمية المحددة للظهارة ، توجد خلايا أسطوانية ، مع ذلك ، خالية من الأهداب. تفرز الغدد في هذه المنطقة إفرازًا سائلًا للترطيب.
بشكل عام ، صفيحة الغشاء المخاطي ، على الرغم من بعض الاختلافات ، رقيقة وتحتوي ، بالإضافة إلى الغدد المخاطية والمصلية ، على العديد من الألياف المرنة.
في الطبقة تحت المخاطية ، توجد أنسجة ليمفاوية ، وغدد ، وضفائر وعائية وعصبية ، بالإضافة إلى الخلايا البدينة.
وظائف تجويف الأنف
تم تكييف غرفة الأنف ، بسبب موقعها وتشريحها ، لأداء عدد كبير من وظائف الجسم الأكثر أهمية:
- تنفسي. ينتقل الهواء المستنشق على طول مسار مقوس إلى البلعوم الأنفي والظهر ، بينما يتم ترطيبه وتدفئته وتنظيفه. الأوردة رقيقة الجدران وعدد كبير من الأوعية الدموية الصغيرة تزيد من درجة حرارة الهواء. يحدث الترطيب بسبب الإطلاق المكثف للرطوبة بواسطة الخلايا الإفرازية. كما أن الهواء الذي يتم استنشاقه عن طريق الأنف يضغط على جدران الغرفة ويحفز الانعكاس التنفسي مما يؤدي إلى تمدد الصدر أكثر من التنفس الفموي.
 محمي. يحتوي المخاط الذي تفرزه الخلايا الكأسية والغدد السنخية على الليزوزيم والميوسين ، وبالتالي فإن له صفات مبيدة للجراثيم. لديها القدرة على التقاط وربط الجسيمات المعلقة والفيروسات والبكتيريا المسببة للأمراض في مجرى الهواء الوارد ، والتي يتم إفرازها لاحقًا بمساعدة أهداب الظهارة الهدبية في البلعوم الأنفي من خلال الجوقة. يتم توفير الحماية من الجسيمات العالقة الخشنة أو المهيجات المحمولة جواً من خلال آلية العطس. هذا هو زفير منعكس حاد من خلال فتحتي الأنف بسبب تهيج نهايات العصب ثلاثي التوائم. كما أن الجسم محمي من الشوائب الضارة عن طريق زيادة إفراز الغدة الدمعية ، بينما الدموع موجهة ليس فقط إلى الجزء الخارجي من مقلة العين ، ولكن أيضًا إلى غرفة الأنف من خلال القناة الأنفية الدمعية.
محمي. يحتوي المخاط الذي تفرزه الخلايا الكأسية والغدد السنخية على الليزوزيم والميوسين ، وبالتالي فإن له صفات مبيدة للجراثيم. لديها القدرة على التقاط وربط الجسيمات المعلقة والفيروسات والبكتيريا المسببة للأمراض في مجرى الهواء الوارد ، والتي يتم إفرازها لاحقًا بمساعدة أهداب الظهارة الهدبية في البلعوم الأنفي من خلال الجوقة. يتم توفير الحماية من الجسيمات العالقة الخشنة أو المهيجات المحمولة جواً من خلال آلية العطس. هذا هو زفير منعكس حاد من خلال فتحتي الأنف بسبب تهيج نهايات العصب ثلاثي التوائم. كما أن الجسم محمي من الشوائب الضارة عن طريق زيادة إفراز الغدة الدمعية ، بينما الدموع موجهة ليس فقط إلى الجزء الخارجي من مقلة العين ، ولكن أيضًا إلى غرفة الأنف من خلال القناة الأنفية الدمعية.- شمي. التعرف على الروائح التي تدركها ظهارة الشم وترسل على طول النهايات العصبية إلى الدماغ لمعالجة المعلومات.
- مرنان. جنبا إلى جنب مع الجيوب الأنفية والفم والحلق ، فإنها تخلق رنينًا صوتيًا ، مما يمنح الصوت صوتًا فريدًا وجرس صوتي. مع سيلان الأنف ، يتم انتهاك هذه الوظيفة جزئيًا ، مما يجعل الصوت أصمًا وأنفيًا.
أمراض نموذجية في تجويف الأنف
تعتمد أمراض الأجزاء المكونة للفضاء قيد الدراسة على العديد من العوامل: السمات الهيكلية لكل فرد ، واضطرابات وظائف معينة للأعضاء ، والتعرض لمسببات الأمراض أو الأدوية.
المرض الأكثر شيوعًا هو سيلان الأنف بأنواعه المختلفة:
- التهاب الأنف الحاد هو التهاب في الغشاء المخاطي يؤدي إلى اختلال وظيفي في العضو الشمي. يمكن أن يكون مرضًا مستقلاً أو عرضًا لمرض أكثر عمومية (الأنفلونزا ونزلات البرد والسارس). علامات التهاب الأنف الحاد هي الاحتقان ، والإفراز الغزير ، وفقدان الرائحة ، وصعوبة التنفس.
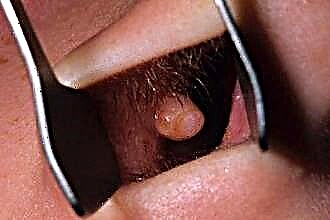 التهاب الأنف الحركي الوعائي (نباتي عصبي أو تحسسي) هو انتهاك لنبرة الأوعية الدموية للأصداف بسبب الالتهابات أو الإجهاد أو الاضطرابات الهرمونية أو رد فعل فردي لمحفزات معينة (حبوب اللقاح ، الغبار ، الزغب ، شعر الحيوانات ، العطور). قد تكون دائمة أو موسمية. في الوقت نفسه ، تسوء تهوية الرئتين ، ويتعب المريض بسرعة ، وتضطرب الشهية والنوم ، ويظهر الصداع.
التهاب الأنف الحركي الوعائي (نباتي عصبي أو تحسسي) هو انتهاك لنبرة الأوعية الدموية للأصداف بسبب الالتهابات أو الإجهاد أو الاضطرابات الهرمونية أو رد فعل فردي لمحفزات معينة (حبوب اللقاح ، الغبار ، الزغب ، شعر الحيوانات ، العطور). قد تكون دائمة أو موسمية. في الوقت نفسه ، تسوء تهوية الرئتين ، ويتعب المريض بسرعة ، وتضطرب الشهية والنوم ، ويظهر الصداع.- التهاب الأنف الضخامي. غالبًا ما يكون نتيجة لأنواع أخرى من التهاب الأنف ، وهو مزمن بشكل أساسي في الطبيعة ويتكون من تكاثر الأنسجة الضامة وتكثيفها. يكون التنفس في هذه الحالة صعبًا باستمرار ، لذلك ينصح الأطباء في أغلب الأحيان بإجراء عملية جراحية لإزالة الأنسجة المتضخمة جراحياً.
- التهاب الأنف الضموري. تغييرات ضمور في الغشاء الظهاري للعضو. يتميز بجفاف في الممرات وظهور قشور جافة وفقدان حاسة الشم ومشاكل في التنفس.
- تحدث أدوية التهاب الأنف نتيجة سوء استخدام الأدوية (القطرات أو البخاخات) لفترة طويلة.
جميع أنواع التهاب الأنف تقريبًا ، باستثناء الضخامي ، قابلة للعلاج الموضعي المحافظ: الري ، الشطف بالمحاليل الطبية ، توروندا بالمراهم.
تشمل أمراض الأعضاء الأخرى ما يلي:
- سينيكيا. هذا هو تكوين التصاقات الأنسجة ، غالبًا بسبب الجراحة أو الإصابات المختلفة. عندما يتم التخلص من المشكلة بالليزر ، نادرًا ما يتم تسجيل الانتكاسات.
- أتريسيا. اندماج أنسجة القنوات والفتحات الطبيعية. غالبًا ما يكون خلقيًا ، ولكن يمكن أيضًا اكتسابه ، كمضاعفات لمرض الزهري والدفتيريا. في المرضى الأكبر سنًا ، أصبحت الحروق الحرارية والكيميائية وخراج الحاجز الأنفي والصدمات والعمليات غير الناجحة هي الأسباب أيضًا. ونتيجة لذلك ، فإن الأنسجة المتراكمة تسد الممر الأنفي جزئيًا أو كليًا ، ولا يستطيع الشخص التنفس إلا من خلال الفم. بعد التنظير الفلوري ، يمكن إجراء عملية لتشكيل لومن.
- أوزينا. اضطرابات في تغذية الأنسجة نتيجة خلل في النهايات العصبية ، وتنكس النسيج الظهاري الذي يتفكك وينبعث منه رائحة نتنة لا يشعر بها المريض نتيجة موت المستقبل الشمي. الأنف جاف للغاية ، ويمكن أن تسد القشور الممرات ، على الرغم من أنها متضخمة للغاية. لا يزال المرض غير مفهوم جيدًا.
- الاورام الحميدة. يمكن أن يؤدي التهاب الجيوب الأنفية المزمن ، الذي يغير بنية الظهارة ، إلى تطور داء السلائل. عادة ما يتم علاجه على الفور عن طريق تدمير ساق الورم.
- الأورام. قد تشمل هذه الأورام الحليمية ، والأورام العظمية ، والخراجات ، والأورام الليفية. تم تطوير استراتيجية علاجهم لكل حالة محددة ، مع مراعاة بيانات الدراسات الإضافية.

- إصابات. غالبًا ما يكون هناك انحناء في الحاجز الأنفي بسبب كسر العظام أو الانصهار غير السليم. بالإضافة إلى مشكلة التجميل ، في مثل هذه الحالات ، يلاحظ الشخير ليلاً ، والجفاف ، والنزيف ، والتهاب الجيوب الأنفية ، والتهاب الجيوب الأنفية الجبهي ، ويمكن أن تتطور ردود الفعل التحسسية ، وتتدهور المناعة ويزيد التعرض للعدوى. يتم تصحيح الخلل جراحيا.
يوصي الأطباء ببدء علاج أي أمراض أنفية على الفور ، حيث أن نقص الأكسجين الناتج عن ذلك يؤثر سلبًا على جميع أنظمة الجسم ، فإن تجويع الأكسجين يشكل خطورة خاصة على الدماغ. التحول إلى التنفس من الفم لا يحل المشكلة ، بل يؤدي إلى تفاقمها. ضيق التنفس عن طريق الفم:
- دخول الهواء غير المبلل وغير الساخن إلى الرئتين.يحدث تبادل الغازات الأقل كفاءة في الحويصلات الهوائية ، ويدخل كمية أقل من الأكسجين إلى مجرى الدم.
- تضعف دفاعات الجسم بسبب استبعاد المخاط من العملية ، ويزداد خطر الإصابة بالتهابات الجهاز التنفسي بشكل كبير.
- يساهم التنفس الفموي طويل الأمد في التهاب اللوزتين البلعومي - التهاب الغدد.
تقنيات فحص غرف الأنف
من أجل التعرف على المرض وتحديد مرحلة تطوره ، يتم استخدام طرق التشخيص الأساسية التالية في الطب الحديث:
- يتم إجراء تنظير الأنف الأمامي في كل حالة باستخدام موسع خاص للأنف ، ويتم رفع طرف الأنف وإدخال الأداة في فتحة الأنف. يتم فحص كل فتحة بصريًا بشكل منفصل ، وفي بعض الأحيان يتم استخدام مسبار بصلي الشكل. عند الفحص ، يمكن الكشف عن مشاكل مثل التهاب الجدران ، وانحناء الحاجز ، والأورام الدموية ، والأورام الحميدة ، والخراجات والأورام. في حالة وذمة الأنسجة ، يقوم الطبيب أولاً بتقطير مضيق الأوعية في الممرات (على سبيل المثال ، محلول أدرينالين 0.1٪). يتم استخدام مصدر ضوء مستقل أو عاكس مثبت على الرأس لإضاءة المنطقة التي تم مسحها.
- يتم استخدام تنظير الأنف الخلفي عند الحاجة. في هذه الحالة ، يتم فحص البلعوم الأنفي والتجويف الأنفي من جانب الخوان. يقوم الطبيب في الحلق المفتوح بملعقة بدفع جذر اللسان وإدخال مرآة خاصة بمقبض طويل في الحلق.
تشمل الدراسات الإضافية الأكثر تخصصًا ما يلي:
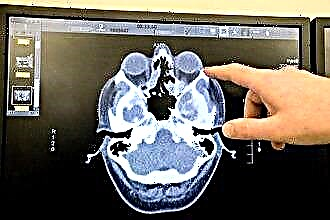 الأشعة السينية للجمجمة. في هذه الحالة ، يتم دراسة حالة جميع تجاويف الجمجمة والتشوهات والتشوهات في العظام. تؤخذ الأشعة السينية بإسقاطات مختلفة إذا لزم الأمر للحصول على صورة أكثر ضخامة.
الأشعة السينية للجمجمة. في هذه الحالة ، يتم دراسة حالة جميع تجاويف الجمجمة والتشوهات والتشوهات في العظام. تؤخذ الأشعة السينية بإسقاطات مختلفة إذا لزم الأمر للحصول على صورة أكثر ضخامة.- يعطي التصوير المقطعي صورة أفضل وأكثر اكتمالا من التصوير الشعاعي. نتيجة لتنفيذه ، يتم الكشف عن عيوب في الجزء الخلفي من الحاجز الأنفي ، والتي لا يمكن رؤيتها أثناء تنظير الأنف (العمود الفقري والتلال).
- يتم إجراء التنظير الداخلي باستخدام مسبار رفيع (منظار الأنف) مع كاميرا صغيرة في النهاية. بعد التخدير الموضعي باستخدام بخاخات التخدير ، يتم إدخال المسبار من خلال فتحة الأنف ويتقدم إلى الداخل. يساعد في تحديد التكوينات المختلفة التي يتعذر الوصول إليها باستخدام تنظير الأنف الخلفي والأمامي. عادة جيد التحمل من قبل المرضى.
طرق التشخيص المختبري:
- اختبار الدم العام هو دراسة سريرية عامة روتينية ، يتم إجراؤها في حالة الاشتباه في أي مرض. يسمح لك بتحديد علامات العملية الالتهابية.
- الفحص البكتريولوجي للمخاط المفصول والمسحات. يجعل من الممكن تحديد العامل المسبب للمرض بدقة واختيار العلاج بالمضادات الحيوية المنطقية.
- الفحص الخلوي للإفرازات والمسحات. يتم استخدامه عندما يكون هناك اشتباه في وجود عملية أورام.
- الدراسات المناعية واختبارات الحساسية. تحديد مسببات الحساسية التي تثير تطور الأمراض.

 محمي. يحتوي المخاط الذي تفرزه الخلايا الكأسية والغدد السنخية على الليزوزيم والميوسين ، وبالتالي فإن له صفات مبيدة للجراثيم. لديها القدرة على التقاط وربط الجسيمات المعلقة والفيروسات والبكتيريا المسببة للأمراض في مجرى الهواء الوارد ، والتي يتم إفرازها لاحقًا بمساعدة أهداب الظهارة الهدبية في البلعوم الأنفي من خلال الجوقة. يتم توفير الحماية من الجسيمات العالقة الخشنة أو المهيجات المحمولة جواً من خلال آلية العطس. هذا هو زفير منعكس حاد من خلال فتحتي الأنف بسبب تهيج نهايات العصب ثلاثي التوائم. كما أن الجسم محمي من الشوائب الضارة عن طريق زيادة إفراز الغدة الدمعية ، بينما الدموع موجهة ليس فقط إلى الجزء الخارجي من مقلة العين ، ولكن أيضًا إلى غرفة الأنف من خلال القناة الأنفية الدمعية.
محمي. يحتوي المخاط الذي تفرزه الخلايا الكأسية والغدد السنخية على الليزوزيم والميوسين ، وبالتالي فإن له صفات مبيدة للجراثيم. لديها القدرة على التقاط وربط الجسيمات المعلقة والفيروسات والبكتيريا المسببة للأمراض في مجرى الهواء الوارد ، والتي يتم إفرازها لاحقًا بمساعدة أهداب الظهارة الهدبية في البلعوم الأنفي من خلال الجوقة. يتم توفير الحماية من الجسيمات العالقة الخشنة أو المهيجات المحمولة جواً من خلال آلية العطس. هذا هو زفير منعكس حاد من خلال فتحتي الأنف بسبب تهيج نهايات العصب ثلاثي التوائم. كما أن الجسم محمي من الشوائب الضارة عن طريق زيادة إفراز الغدة الدمعية ، بينما الدموع موجهة ليس فقط إلى الجزء الخارجي من مقلة العين ، ولكن أيضًا إلى غرفة الأنف من خلال القناة الأنفية الدمعية. التهاب الأنف الحركي الوعائي (نباتي عصبي أو تحسسي) هو انتهاك لنبرة الأوعية الدموية للأصداف بسبب الالتهابات أو الإجهاد أو الاضطرابات الهرمونية أو رد فعل فردي لمحفزات معينة (حبوب اللقاح ، الغبار ، الزغب ، شعر الحيوانات ، العطور). قد تكون دائمة أو موسمية. في الوقت نفسه ، تسوء تهوية الرئتين ، ويتعب المريض بسرعة ، وتضطرب الشهية والنوم ، ويظهر الصداع.
التهاب الأنف الحركي الوعائي (نباتي عصبي أو تحسسي) هو انتهاك لنبرة الأوعية الدموية للأصداف بسبب الالتهابات أو الإجهاد أو الاضطرابات الهرمونية أو رد فعل فردي لمحفزات معينة (حبوب اللقاح ، الغبار ، الزغب ، شعر الحيوانات ، العطور). قد تكون دائمة أو موسمية. في الوقت نفسه ، تسوء تهوية الرئتين ، ويتعب المريض بسرعة ، وتضطرب الشهية والنوم ، ويظهر الصداع. الأشعة السينية للجمجمة. في هذه الحالة ، يتم دراسة حالة جميع تجاويف الجمجمة والتشوهات والتشوهات في العظام. تؤخذ الأشعة السينية بإسقاطات مختلفة إذا لزم الأمر للحصول على صورة أكثر ضخامة.
الأشعة السينية للجمجمة. في هذه الحالة ، يتم دراسة حالة جميع تجاويف الجمجمة والتشوهات والتشوهات في العظام. تؤخذ الأشعة السينية بإسقاطات مختلفة إذا لزم الأمر للحصول على صورة أكثر ضخامة.

