التهاب الأذن الوسطى النضحي (EMI) هو مرض الأذن والأنف والحنجرة غير القيحي الذي يتميز بتراكم السوائل (الإفرازات المصلية) في التجويف الطبلي. يتم التعبير عن المظاهر السريرية للمرض بشكل سيئ ، بسبب عدم وجود نباتات مرضية في الأنسجة المصابة وثقوب في الغشاء الطبلي. يحتوي الإفراز المصلي على الكثير من البروتين في تركيبته ، وبالتالي ، بمرور الوقت ، يصبح قوامه أكثر سمكًا ، مما يعقد إخلاء السوائل من تجويف الأذن.
السمة المميزة لنزلات الأذن الوسطى هي دورة غير مؤلمة. في 70٪ من الحالات ، يلجأ المرضى إلى اختصاصي طب الأنف والأذن والحنجرة لتطوير العمليات المعدية والالتهابية في الأغشية المخاطية لعملية الخشاء والتجويف الطبلي ، المصحوبة بآلام "إطلاق النار" وانثقاب غشاء الأذن.
المسببات

هناك العديد من الأسباب لتطور التهاب الأذن الوسطى المهدئ ، والتي تنقسم تقليديًا إلى فئتين: محلي وعامة. تشمل الحالة الأولى خللًا في أنبوب أوستاكي ناتجًا عن تلفها الميكانيكي أو تضخم اللوزتين البلعوميتين. ونتيجة لذلك ، تضعف وظائف التصريف والتهوية للأنبوب ، مما يؤدي إلى ظهور ضغط سلبي في تجويف الأذن ، وبالتالي تكوين كمية زائدة من المحتويات المصلية في الأذن الوسطى.
تشمل الأسباب الشائعة لالتهاب الأذن الوسطى المصلي ما يلي:
- أمراض معدية؛
- اضطرابات الغدد الصماء؛
- انخفاض في تفاعل الجسم.
- التهاب الأذن والتهاب الغدد.
- ردود الفعل التحسسية.
في 30٪ من الحالات ، يتم تسهيل تطور أمراض الأنف والأذن والحنجرة عند الأطفال عن طريق عدوى الفيروس الغدي ، والتي تؤثر على الغشاء المخاطي البلعومي وفم قناة استاكيوس.
طريقة تطور المرض
يحدث تطور علم الأمراض بسبب ضعف تهوية تجويف الأذن ، مما يؤدي إلى ظهور فراغ منخفض فيه. يحفز الضغط السلبي نشاط الخلايا الكأسية الموجودة في الغشاء المخاطي للأذن. هذا يؤدي إلى زيادة إفراز الإفرازات المصلية ، والتي تصبح لزجة بمرور الوقت بسبب زيادة محتوى البروتين.
في آلية تطور التهاب الأذن الوسطى النضحي ، يتم لعب الدور الرئيسي من خلال ضعف إفراغ تجويف الأذن ، والذي يرتبط بانسداد قناة استاكيوس. يمكن أن يحدث انسداده بسبب انسداد الفم بالنباتات الغدانية ، أو تكوين أورام حميدة أو خبيثة في البلعوم الأنفي ، أو تضخم اللوزتين البوقيتين ، أو وذمة الأنسجة التحسسية.
في حالات نادرة ، يحدث نزيف الأذن الوسطى بسبب انخفاض انتفاخ الأنسجة المبطنة للسطح الداخلي لقناة استاكيوس. تؤدي عدم مرنتها إلى تضييق قطر الأنبوب ، وهو أمر محفوف بتكوين ضغط منخفض في تجويف الأذن.
مراحل وأشكال التهاب الأذن الوسطى
يتسبب العلاج المتأخر للالتهابات الحادة غير المعدية في تطور التهاب الأذن الوسطى النضحي المزمن. علم أمراض الأذن يكاد يكون بدون أعراض ، بسبب عدم وجود المظاهر المحلية للمرض. اعتمادًا على مكان توطين بؤر الالتهاب ، ينقسم التهاب الأذن الوسطى إلى نوعين:
- من جانب واحد - التهاب أحادي غير معدي يصيب الأذن اليمنى فقط أو الأذن اليسرى فقط ؛
- التهاب ثنائي - نزفي في كلا الأذنين.
وفقًا للإحصاءات ، يتطور التهاب الأذن الوسطى النضحي من الجانب الأيسر أو الأيمن في 10 ٪ فقط من الحالات. في كثير من الأحيان ، يحدث الالتهاب في كلتا الأذنين في وقت واحد.
إذا لم تخضع للعلاج في الوقت المناسب ، يمكن أن يتحول التهاب الأذن الوسطى النضحي إلى منتشر ، مما يستلزم تطوير فقدان سمع موصل (موصل).
في عملية التطور يمر المرض بعدة مراحل رئيسية وهي:
- الأولي - التهاب في قناة استاكيوس ، مما يساهم في تطور ضعف الصرف والتهوية. يعاني المريض من انخفاض طفيف في السمع ورنين الصوت في الرأس (autophony) ؛
- إفرازي - تراكم الانصباب المصلي في تجويف الأذن ، الناجم عن انتهاك تدفق السوائل بسبب انسداد الأنبوب السمعي. كقاعدة عامة ، يشكو المرضى من زيادة الاحتقان في الأذنين ، وكذلك ضعف السمع الشديد ؛
- مخاطية - عملية زيادة لزوجة إفراز السائل ، ومظهرها زيادة فقدان السمع. في هذه المرحلة من تطور التهاب الأذن الوسطى الثنائي ، يمر الشعور بالنقل المستمر لإفراز السائل في الأذن ؛
- تنكسية - التغيرات التغذوية في أنسجة الغشاء الطبلي والأغشية المخاطية للأذن الوسطى ، مما يؤدي إلى فقدان السمع وتطور شكل لاصق من المرض.
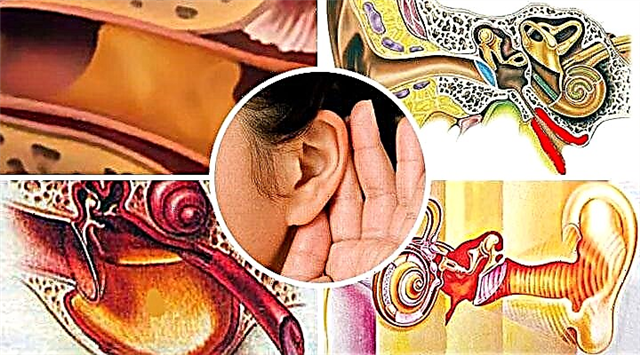
غالبًا ما يكون تشخيص المرض عشوائيًا ، وبالتالي فإن ظهور أدنى علامات علم الأمراض (الازدحام ، والصوت الذاتي ، وفقدان السمع) هو سبب لفحصه من قبل طبيب الأنف والأذن والحنجرة.
التشخيص
لتشخيص أمراض الأذن ، يتم إجراء فحص سمعي ، يتم من خلاله تحديد نوع الانتهاكات في إرسال الإشارات الصوتية بواسطة العظم السمعي. مع المسار المتكرر للمرض ، يكون التصوير المقطعي إلزاميًا ، مما يجعل من الممكن تحديد مستوى تراكم الانصباب المصلي في الأذن. أثناء الفحص الطبي ، يقوم الأخصائي بتنفيذ الأنواع التالية من الإجراءات:
- تنظير الأذن - فحص تجويف الأذن باستخدام مجهر لتحديد درجة تراجع الغشاء الذكي في تجويف الأذن الوسطى ؛
- قياس السمع - طريقة لتحديد حساسية الصوت لجهاز السمع لموجات ذات أطوال مختلفة (ترددات) ؛
- ردود الفعل الصوتية - طريقة لتحديد درجة مقاومة هياكل الأذن للأصوات العالية جدًا ؛
- التنظير - تقييم الحالة البصرية للفتحة البلعومية لقناة استاكيوس ؛
- قياس الطبلة - تحديد مستوى حركة غشاء الأذن والعظميات السمعية.
إذا تم تشخيص التهاب الأذن الوسطى النضحي الثنائي في الوقت المناسب ووصف العلاج المناسب ، يمكن القضاء على العمليات المرضية في تجويف الأذن في غضون 10-12 يومًا. يؤدي تجاهل المشكلة إلى فقدان السمع المستمر ، والذي ينتج عن ظهور التصاقات على العظام وغشاء الأذن.
المبادئ الأساسية للعلاج
 يتم تحديد أساليب علاج أمراض الأنف والأذن والحنجرة من خلال مرحلة تطور العمليات الالتهابية ووجود تغيرات شكلية في الأنسجة المصابة. أشكال أمراض الأذن التي لم تبدأ بعد قابلة للعلاج من تعاطي المخدرات. للقضاء على وذمة الأغشية المخاطية واستعادة وظيفة التهوية لقناة استاكيوس ، يتم استخدام مضادات الاحتقان والأدوية حال للبلغم. الأول يخفف التورم ، والأخير يخفف الانصباب في الأذن ، مما يسهل إفراغها.
يتم تحديد أساليب علاج أمراض الأنف والأذن والحنجرة من خلال مرحلة تطور العمليات الالتهابية ووجود تغيرات شكلية في الأنسجة المصابة. أشكال أمراض الأذن التي لم تبدأ بعد قابلة للعلاج من تعاطي المخدرات. للقضاء على وذمة الأغشية المخاطية واستعادة وظيفة التهوية لقناة استاكيوس ، يتم استخدام مضادات الاحتقان والأدوية حال للبلغم. الأول يخفف التورم ، والأخير يخفف الانصباب في الأذن ، مما يسهل إفراغها.
في حالة العدوى البكتيرية أو الفطرية ، يتم علاج نزلات الأذن الوسطى بالمضادات الحيوية والعوامل المضادة للفطريات من سلسلة البنسلين والسيفالوسبورين. إنها توقف الالتهاب وتمنع تخليق الهياكل الخلوية لمسببات الأمراض ، مما يؤدي إلى انخفاض عددها.
مع عدم فعالية العلاج من تعاطي المخدرات ، يتم وصف إجراءات العلاج الطبيعي. يهدف معظمهم إلى تحسين غذاء الأنسجة وتسريع عمليات تجديدها. هذا يساعد في القضاء على العمليات الالتهابية ، وبالتالي ، زيادة القطر الداخلي لقناة استاكيوس.
لا يتم وصف العلاج الجراحي لالتهاب الأذن الوسطى النضحي الثنائي إلا عند حدوث تغيرات قيحية مدمرة في أنسجة الظهارة المخاطية.يساعد ثقب غشاء الأذن ، متبوعًا بشفط محتويات قيحية ، في القضاء على الالتهاب وزيادة انتشار الآفات في الأذن الداخلية.
الجراحة محفوفة بتكوين التصاقات في الأذن مما يؤثر على حدة السمع. لذلك ، لا يتم اللجوء إلى التدخل الجراحي إلا في الحالات القصوى.
ميزات العلاج الدوائي
في أكثر من 50 ٪ من الحالات ، يكون الالتهاب غير القيحي للأذن الوسطى معقمًا بطبيعته ، لذلك عند استخدام أدوية العلاج الدوائي ، لا يُنصح دائمًا باستخدام المضادات الحيوية. في حالة عدم وجود البكتيريا المسببة للأمراض في الإفرازات المصلية ، سيؤدي استخدامها إلى انخفاض المناعة المحلية. ولكن إذا تطور المرض كمضاعفات لعدوى عامة ، فعادة ما توجد الفطريات أو البكتيريا في الانصباب.
للتخفيف من أعراض علم الأمراض والقضاء على العمليات الالتهابية ، يتم استخدام الأنواع التالية من الأدوية:
- الفيتامينات المتعددة ("Centrum" ، "Biovital") - تسريع عملية التمثيل الغذائي الخلوي ، مما يساهم في تكوين النسيج الظهاري للأغشية المخاطية المصابة ؛
- أدوية حال للبلغم ("Acestin" ، "Reflegmin") - تخفف الإفرازات اللزجة في الأذن ، مما يساهم في إفراغها ؛
 مضادات الهيستامين (لوراتودين ، إيريوس) - تخفف التورم ، وبالتالي تستعيد الضغط الطبيعي في تجويف الأذن ؛
مضادات الهيستامين (لوراتودين ، إيريوس) - تخفف التورم ، وبالتالي تستعيد الضغط الطبيعي في تجويف الأذن ؛- المنشطات الحيوية ("Asparkam" ، "Befungin") - زيادة المناعة العامة والمحلية ، مما يمنع تطور مسببات الأمراض ؛
- مضادات الالتهاب غير الستيروئيدية ("إندوبروفين" ، "أوكسابروزين") - توقف الالتهاب ، مما يؤدي إلى القضاء على وذمة الغشاء المخاطي لقناة استاكيوس ؛
- المضادات الحيوية ("أوجمنتين" ، "باكتيستاتين") - تثبط نشاط البكتيريا المسببة للأمراض ، وبالتالي تقضي على مظاهر التسمم العام بالجسم.
يجب تحديد نظام العلاج الدوائي لالتهاب الأذن الوسطى غير القيحي فقط من قبل أخصائي بعد الفحص المناسب. يمكن أن يؤدي العلاج الذاتي أو التوقف غير المعقول عن العلاج إلى حدوث مضاعفات.


 مضادات الهيستامين (لوراتودين ، إيريوس) - تخفف التورم ، وبالتالي تستعيد الضغط الطبيعي في تجويف الأذن ؛
مضادات الهيستامين (لوراتودين ، إيريوس) - تخفف التورم ، وبالتالي تستعيد الضغط الطبيعي في تجويف الأذن ؛